神経内分泌腫瘍:見逃しやすいがんのグループ
癌は現在、人間の健康に多くの悪影響を与える病気のグループです。癌の悪性度は、細胞の位置と分化の程度に依存します。この記事では、神経内分泌腫瘍について学びます。これは、標的臓器ホルモンを分泌することができる癌のグループです。それにより、体内のその器官の機能を破壊します。
コンテンツ
1.神経内分泌腫瘍とは何ですか?
- このグループの病気は、神経内分泌細胞で発生する癌です。これらの細胞は、ニューロンや内分泌細胞と同様の特徴を持っています。つまり、それらは両方とも神経伝達物質の能力があり、ホルモンを産生する能力を持っています。
- ほとんどの神経内分泌腫瘍は、他の癌よりもゆっくりと成長します。多くの場合、それらは他の癌の数ヶ月と比較して数年後に発見されます。また、内分泌機能の過剰発現による早期発見の場合もあります。
- 神経内分泌腫瘍はまれであり、体のどこにでも発生する可能性があります。ほとんどの腫瘍は、肺、虫垂、小腸、直腸、膵臓に発生します。成長が遅いものもあれば、非常に速く成長するものもあります。神経内分泌腫瘍が過剰なホルモンを産生する場合、それは機能性神経内分泌腫瘍と呼ばれます。腫瘍がホルモンを分泌しないか、症状を引き起こすほど分泌しない場合。非機能性神経内分泌腫瘍と呼ばれます。
- 神経内分泌腫瘍の診断と治療は、多くの要因に依存します。
- 腫瘍タイプ。
- 腫瘍の位置。
- 神経内分泌腫瘍は機能しているかどうか。
- 悪性腫瘍、腫瘍の浸潤および転移の大きさおよび程度。
2.神経内分泌腫瘍の分類
神経内分泌腫瘍は、腫瘍が発生する臓器に応じて分類されます。
2.1消化管
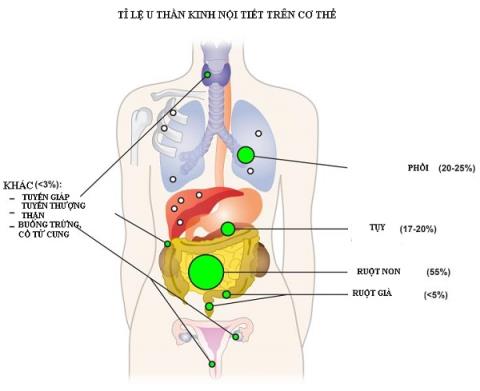
- 神経内分泌腫瘍を検出するための最も一般的な部位です。その中で、特に小腸(19%)、虫垂(4%)、大腸(20%)で。これは、腸壁にある始原神経内分泌細胞に由来します。消化器系の症状を引き起こすことが多いため、消化器系の病気と混同しやすいです。この病気はしばしば後期に発見され、予後は著しく低下します。
2.2肺
- 肺はNETの2番目に一般的なサイトです。NETの約30%は、肺に空気を運ぶ気管支系で発生します。この病気は、喘息のような喘鳴などの息切れの症状を引き起こすことが多いため、誤診しやすいです。特に呼吸不全の合併症、喀血、生命を脅かす落雷を引き起こす可能性があります。
2.3膵臓
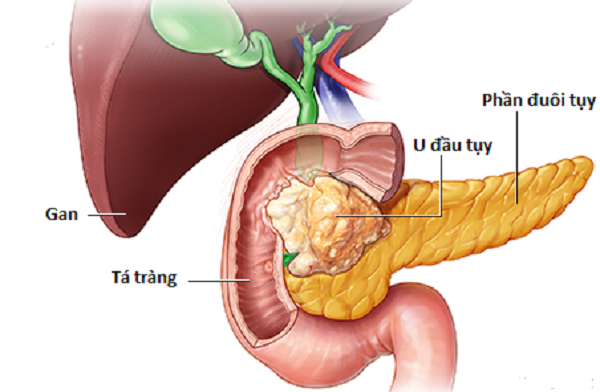
- 神経内分泌腫瘍の約7%は膵臓(膵島細胞癌)に見られます。膵臓は内分泌と外分泌の両方である器官です。食物の消化と吸収を助ける消化液(外分泌)を分泌します。さらに、膵臓は消化を調節し、血糖値(内分泌)を制御するホルモンも分泌します。
2.4その他の機関
- 下垂体。下垂体前葉の神経内分泌腫瘍。
- 甲状腺。神経内分泌甲状腺腫瘍、特に甲状腺髄様がん。
- 副甲状腺神経内分泌腫瘍。
- 胸腺腫瘍および縦隔カルチノイド。
- 副腎神経内分泌腫瘍。
- さらに、皮膚、乳房、生殖器など、他の多くの臓器が影響を受ける可能性があります。
3.神経内分泌腫瘍の原因
現在、神経内分泌腫瘍の原因は明確に理解されていません。がん細胞の発生源は、DNAの遺伝子変異です。異常な遺伝子を持つ神経内分泌細胞は急速に成長し、異常に腫瘍を形成します。癌の悪性度は、膵臓組織からの腫瘍の分化の程度に依存します。分化が高ければ高いほど、悪性度は低くなり、逆もまた同様です。それが後期に達すると、細胞は他の臓器に侵入する可能性があります。
以下を含む特定の遺伝的症候群は、このタイプの癌のリスクを高めます。
- 複数の内分泌腺、タイプ1(MEN1)。
- 複数の内分泌腺、タイプ2(MEN 2)。
- フォンヒッペルリンダウ病。
- 結節性硬化症。
- 神経線維腫症。
次のようなリスク要因もあります。
- 患者は男性です。男性は女性よりもこれらの腫瘍を発症する可能性が高いです。
- 内分泌膵臓腫瘍の家族歴があります。
- 有毒化学物質への頻繁な暴露。
- たくさんの放射線。
4.神経内分泌腫瘍の症状
病気の症状は、腫瘍が現れる臓器に完全に依存します。
4.1膵臓と胃腸管
- 血糖値が低すぎるか高すぎます。
- 興奮した心臓は速く鼓動します。
- かすみ目、筋力低下、神経過敏、けいれん…
4.2肺
- 喘息のような症状。
- 息切れ、喘鳴。
- 熱くて赤い顔。
4.3その他の機関
- 赤い肌。
- 頻繁に排尿します。
- 喉の渇きが増します。
- めまいが。
- 震え。
- 皮膚の発疹。
さらに、機能しない神経内分泌腫瘍には、以下の症状が見られる場合があります。
- 成長する腫瘍によって引き起こされる痛み。
- しこりの成長が皮膚の下に感じられることがあります。
- 異常な倦怠感。
- 異常に速い体重減少。
要約すると、神経内分泌腫瘍は全身に存在するため、症状は非常に多様です。症状は他の病気と簡単に重なるため、このグループの病気は誤診されることがよくあります。
5.神経内分泌腫瘍はどのように診断されますか?
神経内分泌腫瘍の診断は、病歴、身体検査、および臨床検査を組み合わせる必要があります。特に体重減少や家族歴のある人には、病気の症状について注意深く尋ねてください。テストは、個々の患者の状態と医師の評価に基づいて順序付けられます。調査には以下が含まれる場合があります。
臨床検査
腫瘍の徴候や症状を注意深く調べます。リンパ節の腫れや腫瘍が病変部位に見られることがあります。また、腫瘍が過剰なホルモンを産生している兆候を探します。
過剰なホルモンを探すための検査。
医師は、過剰なホルモンの兆候を探すために血液検査または尿検査を勧めることがあります。過剰なホルモンを特定することで、腫瘍の位置を事前に特定することもできます。
画像検査。
腫瘍の画像を作成するための超音波、CTおよびMRI。これは、腫瘍の評価だけでなく、その病期の評価にも役立ちます。腫瘍の転移と浸潤の調査。
放射性核種画像
陽電子放出断層撮影(PET)を使用して画像が作成される場合があります。核画像は、他の画像検査が明確でない場合に示されます。
生検
神経内分泌腫瘍組織のサンプルを切り取り、その組織学的特性を調べます。通常、この手順では皮膚に針を刺すだけですが、手術が必要な場合もあります。腫瘍が深い場合や別の臓器で覆われている場合は、生検のために手術が必要です。生検は、腫瘍の性質と分化(悪性腫瘍)を診断するのに役立ちます。
神経内分泌腫瘍が他の臓器に転移するリスクがある場合は、より専門的な検査が必要です。
6.神経内分泌腫瘍の治療
内分泌膵臓腫瘍の治療法は、以下に基づいて異なります。
- がんの種類。
- 病気の段階。
- 患者の全体的な健康。
オプションには次のものが含まれます。
-
手術
手術は腫瘍を取り除くために使用されます。可能であれば、外科医は腫瘍全体を切除します。腫瘍を完全に取り除くことができない場合は、可能な限り腫瘍を取り除くのに役立ちます。多くの場合、周囲の組織への転移や浸潤がない場合、手術で腫瘍を完全に取り除くことができます。
-
ヴァランス
化学療法では、強力な化学療法薬を使用して腫瘍細胞を殺します。それはあなたの腕の静脈を通して与えられるか、または丸薬として取られることができます。手術後に腫瘍が再発するリスクがある場合は、化学療法が推奨される場合があります。また、手術では除去できない進行した腫瘍にも使用できます。
-
標的療法
標的薬は、腫瘍細胞に存在する特定の異常に焦点を当てています。これらの異常をブロックすることにより、薬は腫瘍細胞を死に至らしめることができます。標的療法は、進行した腫瘍の化学療法と組み合わされることがよくあります。
-
ペプチド放射性核種療法(PRRT)
PRRTは、がん細胞を標的とする薬剤と少量の放射性物質を組み合わせたものです。これにより、放射線をがん細胞に直接照射することができます。PRRT薬であるルテチウムLu177 dotatate(Lutathera)は、進行した神経腫瘍の治療に使用されます。
-
過剰なホルモンを制御するための薬
主にホルモンレベルの上昇による症状のコントロールのため。
-
放射線療法
放射線療法は、強力なエネルギービームを使用して腫瘍細胞を破壊します。一部の種類の腫瘍は、放射線療法に反応する場合があります。手術が選択肢にない場合は、それが推奨される場合があります。
各患者の状態に応じて、他のいくつかの方法を適用することができます。
神経内分泌腫瘍は非常に多様な癌のグループです。病気は多くの要因に応じて症状から予後まで大きく異なります。症状は他の多くの病気と簡単に重なるため、診断を見逃しがちです。症状は迅速な治療のために監視されるべきです。病気は初期の段階で治すことができます。定期的な健康診断とリスクスクリーニングは、この危険な病気のグループを早期に発見する唯一の方法です。
Luong SyBac博士