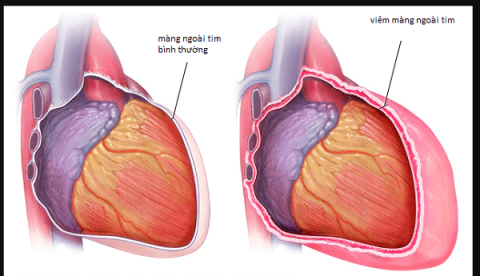
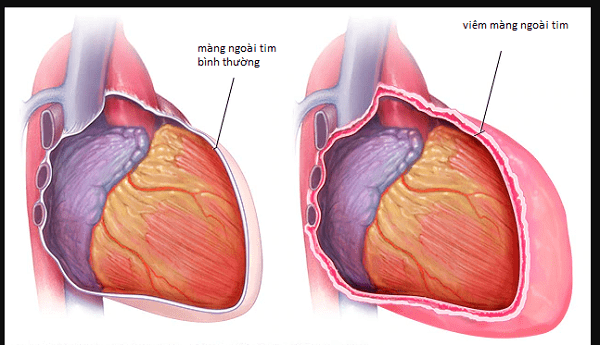
Ons hart is ingesloten in een zak die het hartzakje wordt genoemd. Het hartzakje heeft zowel beschermende als ondersteunende functies bij het rondpompen van bloed. Er zijn veel pathologieën die voorkomen op het hartzakje, de meest voorkomende is pericarditis.
Pericardiale oorzaken zijn divers, zowel primair als secundair. In dit artikel zullen we meer te weten komen over de pathologie waarin pericarditis een complicatie is na andere ziekten: het Dressler-syndroom. Het optreden van het Dressler-syndroom compliceert de pathologische toestand van de patiënt verder. Daarom moet u het goed weten om het snel te herkennen en te behandelen.
pericarditis
inhoud
1. Wat is het Dressler-syndroom?
- Het Dressler-syndroom is een inflammatoire aandoening van het hartzakje die secundair is aan ernstige hartbeschadiging. Deze laesies veroorzaken vaak myocardiale celnecrose.
- Dit syndroom, samen met een aantal andere pericardiale laesies, staat gezamenlijk bekend als het ansichtkaartletselsyndroom. Letsel aan de hartspier veroorzaakt weefselvernietiging. Dit leidt tot ophoping van weefselresten en bloed in het hartzakje. Daardoor wordt de ontstekingsreactie en de lokale immuunreactie geactiveerd. Dit is het mechanisme dat ten grondslag ligt aan de pericarditis bij het Dressler-syndroom. Omdat het een auto-immuunmechanisme is, is een antibioticabehandeling niet vereist als er geen aanvullende bacteriële infectie is.
- Ontsteking treft ook andere plaatsen, meestal myocarditis. Ernstige complicaties zoals hartfalen, ventriculaire aritmieën of ernstige geleidingsafwijkingen zijn zeldzaam. De ernstigste aandoening is een acute harttamponnade als gevolg van pericardiale effusie, die levensbedreigend kan zijn. Bovendien verlengt de ziekte ook de opnameduur in het ziekenhuis, waardoor het risico op ziekenhuisinfecties toeneemt.
2. Oorzaken van het syndroom van Dressler
- De pathogenese van het syndroom is niet duidelijk onderzocht. Het is echter in feite de auto-immuunreactie van het lichaam die een ontstekingsreactie veroorzaakt. Dat wil zeggen, het lichaam vecht tegen zijn eigen organen. Afhankelijk van het individu resulteert een verhoogde gevoeligheid in de afgifte van auto-antigenen geproduceerd door necrotische cardiomyocyten, waardoor reacties van het immuunsysteem worden geïnitieerd.
- De oorzaken van het Dressler-syndroom zijn voornamelijk myocardiale celnecrose. Dode cellen veroorzaken een immuunrespons. Dit resulteert in de productie van auto-immuunantilichamen. Mogelijke oorzaken zijn:
- Myocardinfarct : de meest voorkomende oorzaak. Myocardinfarct zonder tijdige interventie in de gouden periode zal het myocardium vernietigen.
- Hartoperatie: Tijdens de operatie kan microtrauma aan het hart ontstaan. Ze beschadigen hartspiercellen.
- Harttransplantatie: Afstoting is een veel voorkomend probleem na een orgaantransplantatie. Auto-immuunmechanisme tegen het getransplanteerde hart veroorzaakt pericarditis.
- Harttrauma : Direct trauma aan het hart zoals kloppen, snijden, steken... waardoor de hartspiercellen afsterven
- Hartstilstand : wanneer het hart stopt met kloppen, waardoor er geen bloedtoevoer meer is. Dit veroorzaakt myocardiale celdood.
- Bovendien, hoewel zeldzaam, kunnen hartprocedures ook het Dressler-syndroom veroorzaken. Bijvoorbeeld na coronaire interventie, plaatsing van een pacemaker...
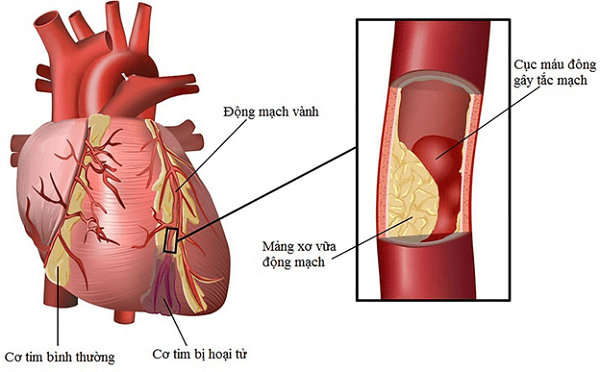
Myocardinfarct is een veelvoorkomende oorzaak
3. Wat zijn de complicaties van het Dressler-syndroom?
Indien onbehandeld, kan het Dressler-syndroom tot ernstige complicaties leiden. Veel voorkomende complicaties zijn:
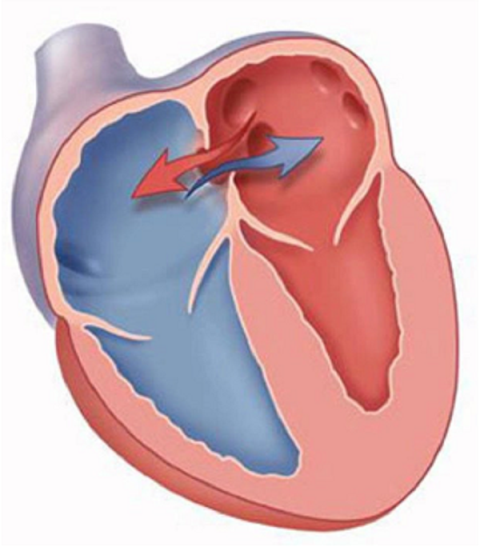
- Acute harttamponnade : Ontsteking veroorzaakt verhoogde afscheiding van vocht in het hartzakje. Omdat het hartzakje een gesloten holte is, zal deze vloeistof op het hart drukken. Daardoor wordt de druk in de pericardiale holte verhoogd, waardoor de samentrekking van het hart wordt voorkomen. Dit voorkomt dat het voldoende bloed naar de rest van het lichaam pompt. De gevolgen kunnen leiden tot orgaanfalen, shock en zelfs de dood.
- Constrictieve pericarditis: terugkerende of chronische ontsteking kan ervoor zorgen dat het hartzakje dikker wordt of littekens krijgt, waardoor het hartzakje geleidelijk krimpt, het hart strakker wordt en het vermogen van het hart om bloed efficiënt te pompen vermindert. Dit is een ernstige complicatie die verwijdering van het hartzakje kan vereisen.
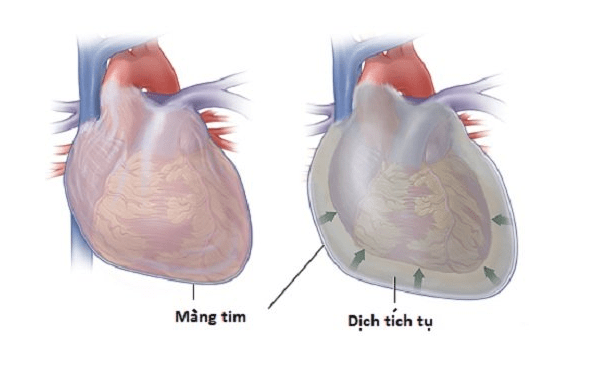
De effusie veroorzaakt compressie van het hart
4. Wat zijn de symptomen van het Dressler-syndroom?
De eerste symptomen van een hartaanval kunnen twee weken tot een maand na een hartaanval optreden. Niet-specifieke tekens kunnen zijn:
- Patiënt voelt zich moe en zwak
- Hoge koorts: Koorts kan met tussenpozen of continu 39-40 graden bereiken, die na aanvallen kan worden verminderd.
- Pijn op de borst: hevige pijn, zwaar gevoel, dat uren aanhoudt, pijn die toeneemt bij liggend op de rug, afnemend bij zitten of voorover buigen, pleuritische pijn op de borst (verhoogd bij diep inademen, na hoesten en slikken). Pijn wordt gevoeld vanaf de bovenkant van de trapezius, nek, armen en rug.
- Een veel voorkomend symptoom van het syndroom van Dressler is pericardiaal vocht. De pericardiale wrijving is een onderscheidend kenmerk om de diagnose van pericarditis te bevestigen. Dit symptoom verdween echter snel. Niet alle patiënten met pericarditis hebben een pericardiale wrijving. De hoeveelheid pericardiale vloeistof heeft ook invloed op de pericardiale wrijving.
- Droge hoest, kortademigheid, bloed ophoesten.
- Huidirritatie – uitslag
5. Hoe wordt het Dressler-syndroom gediagnosticeerd?
Diagnose van het Dressler-syndroom vereist een combinatie van klinische en laboratoriumbevindingen. De arts moet de symptomen van de patiënt zorgvuldig onderzoeken. Vraag naar een voorgeschiedenis van hartaandoeningen, hartchirurgie. Afhankelijk van de toestand van elke patiënt, zal de arts de volgende paraklinische aanwijzen:
- Echocardiografie: onderzoek pericardiale effusie, pericardiale eigenschappen. Daarnaast werden de complicaties van een hartinfarct onderzocht en werden in de traumacontext ook mechanische complicaties van het hart opgespoord.
- Elektrocardiogram : manifestaties van pericarditis manifesteren zich indirect op het elektrocardiogram. Hoewel de specificiteit niet hoog is, draagt het aanzienlijk bij om de pathologie te suggereren. Elektrocardiografische symptomen kunnen heel vroeg verschijnen om artsen te helpen een tijdige diagnose te stellen. Het elektrocardiogram is echter nog steeds niet geldig voor de diagnose Dressler-syndroom
- Röntgenfoto van de borst : helpt bij het detecteren van pericardiale effusie en pleurale effusie. Het helpt ook om andere aandoeningen die lijken op longontsteking uit te sluiten. Röntgenfoto's zijn van grote waarde bij trauma of penetrerende wonden aan de borstkas. Helpt om snel en in eerste instantie de laesies van de borstholte te beoordelen.
- Bloedonderzoek : Verhoogd bloedbeeld en ontstekingsfactoren wijzen op een ontsteking.
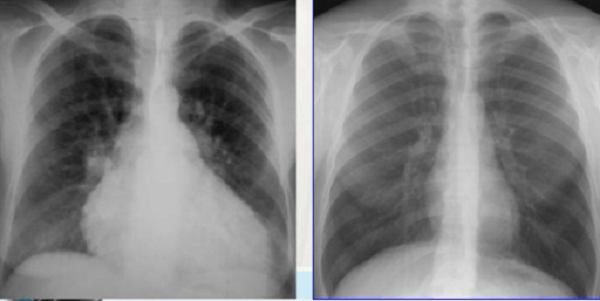
Röntgenfoto van het hart voor en na de effusie
Het Dressler-syndroom is een matige of late complicatie van hartlaesies. Als het niet op tijd wordt behandeld, zal het de prognose van de ziekte nadelig beïnvloeden.
6. Hoe wordt het Dressler-syndroom behandeld?
BASISBEHANDELING
Het doel is om pijn te verlichten en ontstekingen te verminderen. De basis van medische behandeling voor het Dressler-syndroom zijn ontstekingsremmende medicijnen, zoals:
- Optimale keuze bij pericarditis na een hartinfarct. Dit medicijn heeft zowel een therapeutische rol bij een hartinfarct als ontstekingsremmende eigenschappen.
- Niet-steroïde anti-inflammatoire geneesmiddelen/NSAID's ( Ibuprofen of Naproxen/Naprosyn) en Acetaminophen (Tylenol) helpen ontstekingen of pijn te verminderen.
- Colchicine is geschikt bij chronische of terugkerende pericarditis als monotherapie met aspirine niet effectief is. Sommige onderzoeken suggereren dat colchicine dat vóór een hartoperatie wordt ingenomen, het syndroom na een hartoperatie kan helpen voorkomen. De werkzaamheid van colchicine bij de behandeling van posttraumatisch hartsyndroom is onduidelijk.
- Dit immunosuppressivum kan de ontsteking die gepaard gaat met het Dressler-syndroom verminderen. Corticosteroïden kunnen ernstige bijwerkingen hebben en de genezing van beschadigd hartweefsel na een MI of operatie beïnvloeden. Daarom worden corticosteroïden meestal alleen gebruikt als andere behandelingen niet effectief zijn geweest.
BEHANDELING VAN complicaties
Complicaties van het Dressler-syndroom reageren vaak minder goed op medische behandeling. Ze vereisen intensievere interventies.
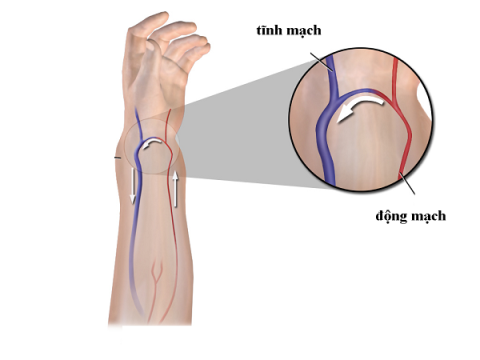
- Pericardpunctie: Als er sprake is van acuut tamponadesyndroom, is de indicatie voor punctie verplicht. De patiënt krijgt lokale anesthesie en een naald wordt door de huid naar de pericardiale holte ingebracht. Pericardiale punctie is een moeilijke procedure waarvoor een ervaren arts nodig is. De opgezogen vloeistof kan ook worden getest voor differentiële diagnose van andere ziekten.
- Pericardectomie : als het hartzakje ontstoken raakt, het vernauwt en het hart blokkeert, moet het mogelijk worden verwijderd. Deze operatie heeft veel potentiële complicaties vanwege de nabijheid van veel organen in de borstkas. Een bekwaam chirurgisch team en ervaren chirurgen nodig om te presteren.
- Bovendien is het ook noodzakelijk om de oorzaak van het Dressler-syndroom te behandelen, zoals een hartinfarct, trauma, hartletsel ...
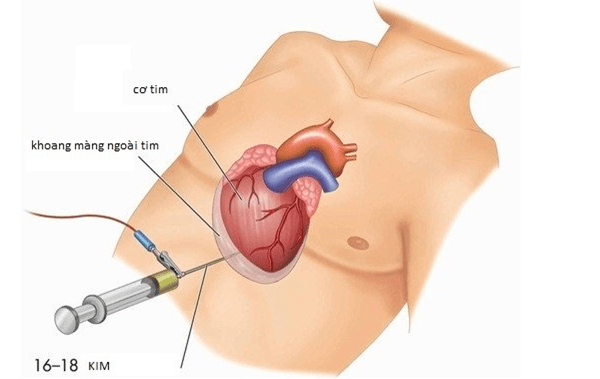
Pericardiale punctie
De prognose voor het Dressler-syndroom is over het algemeen gunstig. Maar het hangt af van hoe snel de aandoening wordt gediagnosticeerd en behandeld. Hoewel zeldzaam, wordt langdurige controle aanbevolen vanwege het risico op complicaties, zoals harttamponnade, die fataal kan zijn. Iemand die één episode van het Dressler-syndroom heeft gehad, heeft een hoger risico op een volgende episode.
7. Hoe het Dressler-syndroom te voorkomen?
- Goede behandeling van onderliggende ziekten zoals hart- en vaatziekten, diabetes, dyslipidemie. Volg de behandeling van de arts, stop niet of geef zelfmedicatie.
- Niet roken
- Maak geen misbruik van alcohol, stimulerende middelen
- Neem deel aan matige fysieke activiteit
- Eet vers fruit en groenten, sappen, sappen, ontbijtgranen. Vervang dierlijke vetten door plantaardige oliën. Beperk koolzuurhoudende, gezouten, gefrituurde, pittige dranken.
Het Dressler-syndroom is een complicatie na schade aan het hart door verschillende oorzaken. De ziekte kan langzaam vorderen, maar als er complicaties optreden, is er een hoog risico op overlijden. Het Dressler-syndroom compliceert de medische toestand van de patiënt verder. Met tijdige interventie heeft het Dressler-syndroom echter meestal een goede prognose. Het belangrijkste is om de etiologie goed te behandelen en complicaties onder controle te houden. Leefstijlbeheersing en geoptimaliseerde behandeling van de onderliggende ziekte zijn manieren om het Dressler-syndroom te voorkomen.
Dokter Luong Sy Noord