Meer informatie over mitralisklepprolaps
Mitralisklepprolaps is een levenslange chronische ziekte, hoewel niet levensbedreigend, moet u niet subjectief zijn over de ziekte. Hier zijn de details.
Momenteel is hart- en vaatziekten de belangrijkste doodsoorzaak wereldwijd. Prominent onder hen zijn de oorzaken van coronaire hartziekte en aritmie. Er zijn soorten aritmieën van langdurige en chronische aard. Sommige aritmieën zijn noodgevallen, levensbedreigende aandoeningen. Deze aritmieën zijn meestal ventriculaire aritmieën. Ze komen vaak voor bij een groep hoogrisicopatiënten, met onderliggende hart- en vaatziekten… In dit artikel leren we over een aritmie die een plotselinge dood kan veroorzaken: het Brugada-syndroom. Bij dit syndroom kunnen aritmieën een plotselinge dood veroorzaken als ze niet eerder zijn opgemerkt.
inhoud
Wat is het Brugada-syndroom?

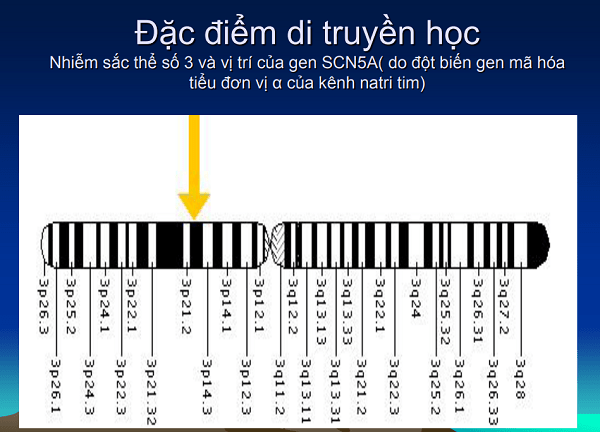
genetische eigenschappen
Wat is het risico op het Brugada-syndroom?
Vanwege de oorsprong van de genetische mutatie en niet gerelateerd aan de hartstructuur, kunnen complicaties van Brugada HC optreden bij mensen met een gezonde voorgeschiedenis. Hoewel de ziekte zeldzaam maar zeer gevaarlijk is, is het sterftecijfer hoog als het gevaarlijke aritmieën veroorzaakt. De meest voorkomende complicaties van de ziekte zijn:
Zie meer: Hart- en vaatziekten – Kent en begrijpt u het echt goed?
Wie loopt risico op het Brugada-syndroom?
HC Brugada verscheen onverwachts en zonder waarschuwingssignalen. Daarom is het noodzakelijk om mensen met risicofactoren zorgvuldig te screenen op tijdig ingrijpen. De aard van genmutatie is te wijten aan de locatie van elke persoon, dus met andere woorden, de risicofactor is de voorwaarde voor het tot expressie brengen van dit gen buiten het lichaam. Mensen met de volgende kenmerken hebben een hoger risico om het Brugada-syndroom te krijgen:
Wat zijn de tekenen van het Brugada-syndroom?
Veel mensen met het Brugada-syndroom worden niet gediagnosticeerd. Omdat dit probleem meestal geen merkbare tekenen of symptomen veroorzaakt. Het belangrijkste teken van het Brugada-syndroom is het abnormale hartritme dat te zien is op het elektrocardiogram - ECG. Brugada-teken kan aanwezig zijn, maar niet het Brugada-syndroom. Tekenen en symptomen die kunnen betekenen dat u het Brugada-syndroom heeft, zijn onder meer:
Het Brugada-syndroom heeft tekenen en symptomen die lijken op sommige andere hartritmeproblemen. Daarom is het noodzakelijk om zorgvuldig te onderzoeken om de juiste en redelijke interventie te krijgen.
Zie meer: Tips om bradycardie te voorkomen

Flauwvallen is een veelvoorkomend symptoom
Classificatie van het syndroom van Brugada
Classificatie van het Brugada-syndroom op basis van elektrocardiografische bevindingen. Er zijn 3 soorten Brugada HC, de gevaarlijkste is type 1. De criteria zijn als volgt:
Type 1 heeft een ernstige prognose en duidt op eerdere interventie of het andere type.
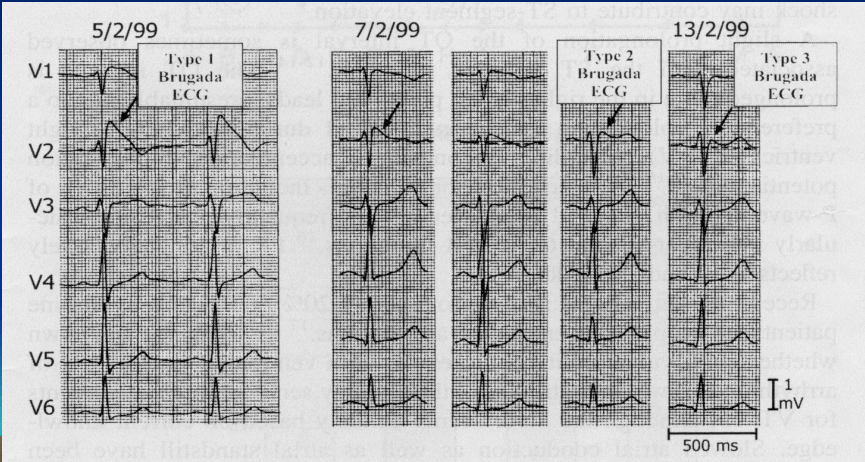
Hoe wordt het Brugada-syndroom gediagnosticeerd?
Een volledige diagnose van het Brugada-syndroom vereist een combinatie van geschiedenis, klinisch onderzoek en laboratoriumtests.
VRAGEN VAN ZIEKTE
KLINISCH ONDERZOEK
TEST
Tests die worden gebruikt bij de diagnose van het Brugada-syndroom zijn:
Hoe wordt het Brugada-syndroom behandeld?
De behandeling van het Brugada-syndroom hangt af van het risico op ernstige aritmieën. Het risico is hoog als de patiënt:
Als u geen symptomen heeft, is er geen specifieke behandeling nodig omdat het risico laag is. Motiverende factoren moeten echter worden vermeden door:
ONTWIKKELINGSBEHANDELINGEN
Indien levensreddend na een hartstilstand of zorgwekkende symptomen, is een intensievere behandeling nodig:
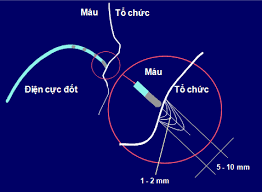
Elektrofysiologische ablatie
Hoe patiënten met het Brugada-syndroom volgen?
Het Brugagda-syndroom is een zeldzame maar potentieel ernstige ziekte. In het bijzonder kan de ziekte bij gezonde mensen geen waarschuwingssymptomen hebben. Wanneer een aritmie optreedt, is het sterftecijfer hoog vanwege het gebrek aan tijdige interventie. De huidige behandelmethoden zijn zeer effectief. Vroege detectie, risicobeheersing en snelle behandeling zijn de sleutels tot het beheersen van het Brugada-syndroom.
Dokter Luong Si Bac
Mitralisklepprolaps is een levenslange chronische ziekte, hoewel niet levensbedreigend, moet u niet subjectief zijn over de ziekte. Hier zijn de details.
Temporale arteritis is een zeldzame ziekte in Azië. Het is echter zeer gevaarlijk omdat het blindheid en de dood kan veroorzaken. Lees meer over deze ziekte.
Hart- en vaatziekten zijn de belangrijkste doodsoorzaak. In dit artikel zal Dr. Luong Sy Bac u helpen meer te weten te komen over het Brugada-syndroom
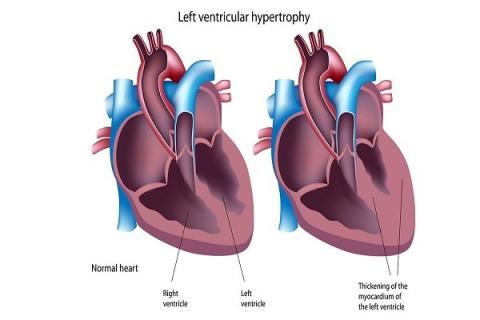
Artikel door dokter Nguyen Lam Giang over linkerventrikelhypertrofie, oorzaken, symptomen, diagnose en behandelmethoden
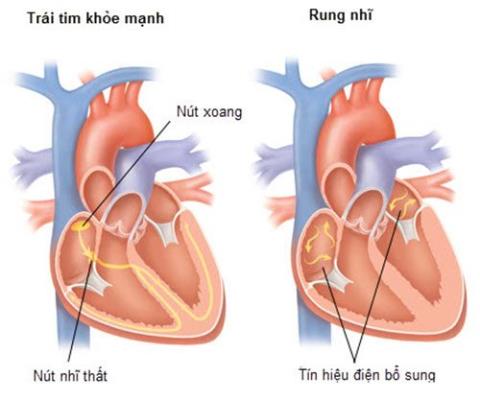
Boezemfibrilleren is een aandoening die soms slechts van voorbijgaande aard kan lijken, maar als het continu optreedt en lang aanhoudt, zal het veel gevolgen hebben.
Het artikel van dokter Nguyen Thanh Xuan over costochondritis, een aandoening die pijn op de borst veroorzaakt, is een symptoom dat niet kan worden genegeerd.
Een vergroot hart is geen ziekte, maar een teken van een andere ziekte. Er zijn veel oorzaken van een vergroot hart en identificeren...
Artikel door Dr. Nguyen Van Huan over Hypoplastisch linkerhartsyndroom en benodigde informatie. Een zeldzame en complexe aangeboren hartafwijkingen.
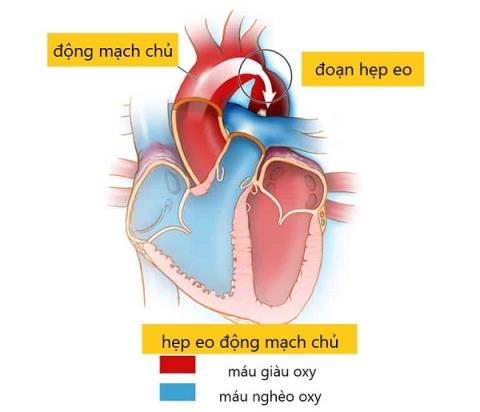
Artikel door dokter Tran Hoang Nhat Linh over coarctatie van de aorta. Is deze toestand gevaarlijk? Laten we erachter komen met SignsSymptomsList!
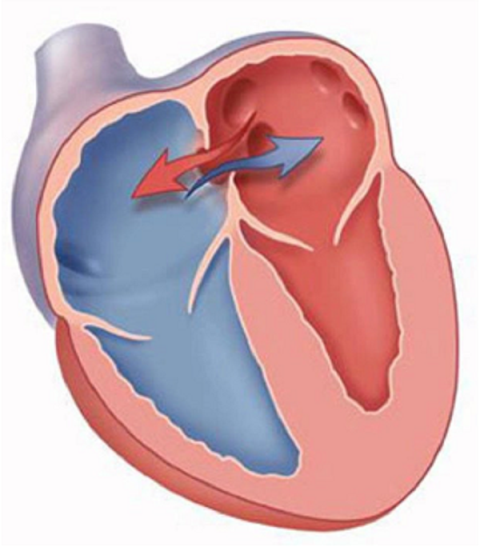
Artikel door dokter Nguyen Van Huan over atriumseptumdefect. Atriumseptumdefect is een van de meest voorkomende aangeboren hartafwijkingen.