Dowiedz się więcej o wypadaniu płatka zastawki mitralnej
Wypadanie płatka zastawki mitralnej jest chorobą przewlekłą trwającą całe życie, chociaż nie zagrażającą życiu, nie należy być subiektywnym wobec choroby. Oto szczegóły.
Skroniowe zapalenie tętnic – olbrzymiokomórkowe zapalenie tętnic – zapalenie tętnic czaszki lub choroba Hortona to nazwy grupy chorób zapalnych naczyń krwionośnych. Zwykle pojawiają się u osób w średnim wieku, powodując duży dyskomfort dla pacjentów. Jeśli nie zostanie wcześnie zdiagnozowana i leczona, może prowadzić do trwałej ślepoty, a nawet śmierci.
zawartość
1. Wstęp
Na całym świecie olbrzymiokomórkowe zapalenie tętnic (znane również jako skroniowe zapalenie tętnic), ponieważ choroba ta powoduje stan zapalny średnich i dużych naczyń krwionośnych, w tym aorty. Aorta jest tętnicą wywodzącą się z serca i jest największym naczyniem krwionośnym dostarczającym krew do całego ciała.
Olbrzymiokomórkowe zapalenie tętnic (GCA) jest chorobą ogólnoustrojową. Co oznacza, że wpływa na prawie każde średnie, duże naczynie krwionośne w ciele. Głównym miejscem działania jest warstwa komórek wyściełająca wnętrze naczynia krwionośnego – śródbłonek naczyniowy.
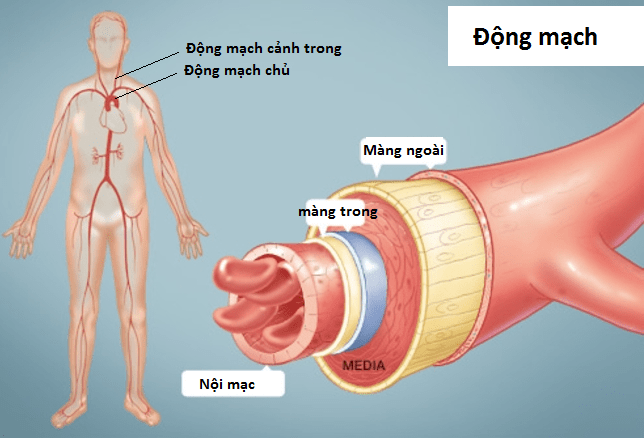
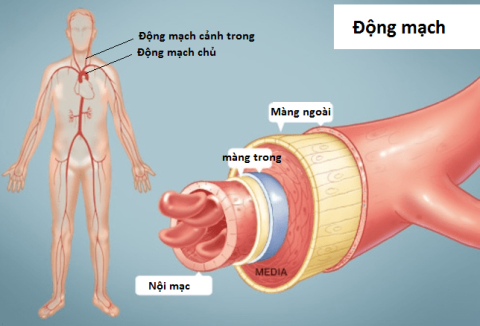
Struktura tętnic
Jest to najczęstsza choroba naczyniowa na świecie. Grupą dotkniętych chorobą naczyń krwionośnych są naczynia wewnątrzczaszkowe, zwłaszcza te, które są bezpośrednimi odgałęzieniami aorty (najczęściej tętnica szyjna zewnętrzna i jej odgałęzienia). Spośród nich najczęściej dotkniętą tętnicą jest tętnica skroniowa.
Częstość występowania choroby
W Stanach Zjednoczonych i Europie 1 na 100 kobiet i 1 na 200 mężczyzn rozwinie GCA w pewnym momencie swojego życia. Choroba występuje głównie u osób w wieku > 50 lat, najczęściej w wieku 70 - 79 lat, ponieważ 80% pacjentów z GCA ma > 70 lat.
Jednak ten stosunek jest inny dla Azjatów. Badania w Japonii pokazują, że stosunek ten wynosi tylko 1,47/100 000. Innymi słowy, tylko 1-2 osoby mają GCA na 100 000 osób w wieku powyżej 50 lat.
Reumatoidalne zapalenie stawów (Polymyalgia Rheumatica) jest częstą chorobą współistniejącą z GCA. W Stanach Zjednoczonych 20% pacjentów z polimialgią reumatyczną ma GCA, a 50% pacjentów z GCA ma reumatoidalne zapalenie stawów. Jednak liczba ta proporcjonalnie spadła również wśród Azjatów. Tylko 30% pacjentów z GCA ma reumatoidalne zapalenie stawów.
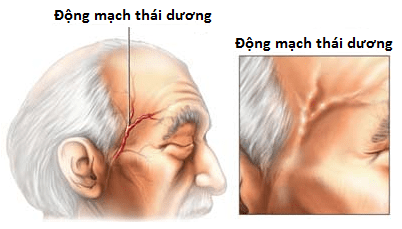
2. Objawy i przyczyny
2.1. Przyczyna choroby
To jest ogólnoustrojowa choroba immunologiczna. Innymi słowy, choroba jest wywoływana przez własne komórki odpornościowe organizmu (limfocyty T; monocyty). Atakują średnie i duże tętnice ciała. Komórki odpornościowe manipulują i przekształcają makrofagi (zazwyczaj z funkcją zjadania bakterii) w zniekształcone, gigantyczne komórki (z wieloma jądrami komórkowymi). Te olbrzymie komórki dały początek nazwie: olbrzymiokomórkowe zapalenie tętnic. To również te zniekształcone komórki olbrzymie wydzielają substancje zmieniające strukturę naczyń krwionośnych. Zmniejszy to ilość krwi w obszarze, który zasila odpowiednia tętnica.
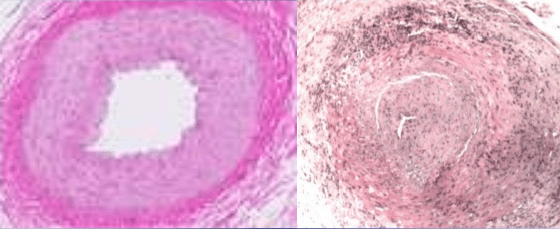
Obraz po lewej pokazuje mikrostrukturę normalnej tętnicy. Prawy obraz to tętnica nabyta GCA, światło zwężone
2.2. Typowe objawy (30-80% przypadków)
Obecne w do 50% przypadków GCA, ale zwykle stan podgorączkowy. Jednak nawet 15% pacjentów ma gorączkę 39 stopni Celsjusza, dlatego lekarze mogą łatwo postawić błędną diagnozę GCA z chorobą zakaźną. W USA, ze względu na dużą liczbę osób zakażonych GCA, u pacjentów w podeszłym wieku z objawami ogólnoustrojowymi jak wyżej, ale nie wykryto infekcji ani raka, należy rozważyć GCA.
Zmęczenie, utrata apetytu, utrata masy ciała, nocne poty, depresja są zwykle łagodne, nieznane, podobnie jak gorączka, czasem bardzo widoczne.
Zwykle niedokrwistość izochromiczna izochromiczna (postać niedokrwistości niezwiązana z odżywianiem).
Jest to główny objaw GCA, który powoduje, że pacjenci zgłaszają się do lekarza. Typowy ból głowy w GCA jest nagły, intensywny, głównie w okolicy skroniowej (ponieważ najczęściej dotyczy to tętnicy skroniowej). Jednak bóle głowy mogą wystąpić z tyłu głowy (potylicznej), czoła lub czubka głowy. Ponieważ ból głowy może być objawem zablokowania tętnic czaszkowych. Tak więc, naciskając odpowiedni obszar skóry głowy, pacjent odczuje ból.
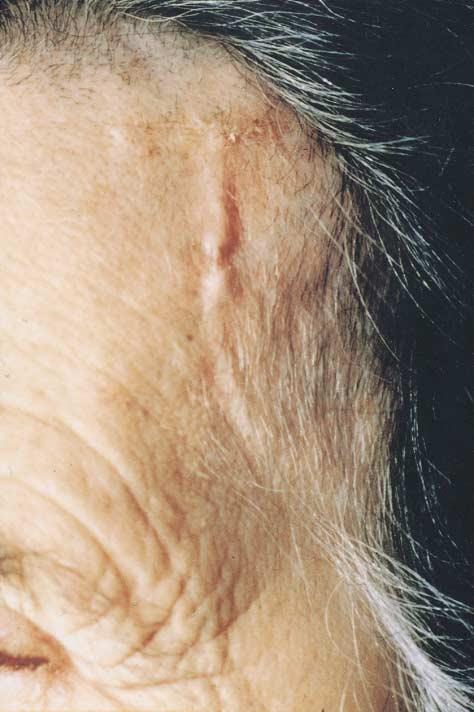
Tętnica skroniowa jest poszerzona, napięta, guzkowata
Rzeczywiście, w porównaniu z pacjentami, którzy nie mieli bólów głowy, lekarz uciskający ból na skórze głowy był obserwowany tylko w 5,4% przypadków. Jeśli chodzi o osoby z GCA z bólami głowy, liczba ta wynosiła do 38,9%.
Podczas badania tętnicy skroniowej można zauważyć, że tętnica jest poszerzona, pogrubiona i tkliwa. Puls tej tętnicy może zostać zmniejszony lub utracony.
Około 50% przypadków GCA doświadczyło uczucia sztywności szczęki. Sztywność szczęki jest zwykle wywoływana przez ciągłe i długotrwałe mówienie lub żucie. Dwie główne cechy sztywności szczęki w GCA to nagły początek po jedzeniu i silny ból po nim. Czasami pacjenci nie zgłaszają tego objawu samodzielnie, wymagając od lekarza bezpośredniego zapytania.
Sztywność szczęki jest ściśle związana z brakiem dopływu krwi, ponieważ GCA wpływa na naczynia mózgowe. 54% pacjentów z GCA ma objawy sztywności szczęki.
2.3. Niezbyt częste objawy (<20% przypadków="">
Przejściowa częściowa lub całkowita utrata pola widzenia (Amaurosis fugax): Zwykle dotyczy tylko jednego oka, czasami obu. To wczesna oznaka patologii GCA. Objaw ten jest spowodowany brakiem dopływu krwi do nerwu wzrokowego (nerw czaszkowy II) lub rzadko uszkodzeniem naczyń krwionośnych siatkówki. Przy częściowej utracie pola widzenia pacjenci mogą skarżyć się na zasłonę zakrywającą część oka („cień zakrywający jedno oko”). Jeśli pacjent jest trwale niewidomy w jednym oku i nadal nie otrzymał leczenia GCA, ślepota w drugim oku może wystąpić po 1-2 tygodniach w 25-50% przypadków.
W przeciwieństwie do tego, jeśli tylko jedno oko jest dotknięte, a drugie jest normalne, pełna dawka leku zapobiegnie prawie 100% uszkodzeniom obu oczu. Co ciekawe, tylko 44% pacjentów z trwałą ślepotą rozwija przejściową utratę pola widzenia.
Jest to rzadka manifestacja GCA.

Podwójne spojrzenie
Należy wykonać wcześnie u pacjentów z objawami upośledzenia wzroku. Wykrycie GCA w oftalmoskopii to zwykle niedokrwienne zapalenie nerwu wzrokowego.
Czasami całkowita ślepota jednego oka lub nawet obu stron pacjenta jest spowodowana zapaleniem naczyń krwionośnych w mózgu, co prowadzi do udaru mózgu. Brak dopływu krwi do mózgu, zwłaszcza w części rozpoznającej obrazy, sprawi, że pacjent będzie trwale niewidomy.
Często towarzyszy jej sztywność szczęki, spowodowana stanem zapalnym naczyń krwionośnych zaopatrujących jamę ustną i gardło. Prowadzi do anemii do karmienia.
Suchy kaszel. Mechanizm powodujący ten objaw nie jest do końca jasny. Może być spowodowany brakiem dopływu krwi do wrażliwych na kaszel błon śluzowych.
Może być spowodowany bólem reumatycznym (częściej – około 30% przypadków u Azjatów). Lub rzadziej (około 25% przypadków) jest spowodowane zapaleniem naczyń krwionośnych w dłoniach i stopach, w tym przypadku dłonie i stopy pacjenta mogą puchnąć.
W przypadku zapalenia naczyń dłoni i stóp pacjent odczuwa ból podczas poruszania dotkniętą kończyną, czasami z drętwieniem. Objawy są zwykle najbardziej widoczne w dłoniach i mogą rozprzestrzenić się na przedramię, a nawet ramię. Najczęściej dotkniętym naczyniem krwionośnym w dłoni jest tętnica podobojczykowa lub pachowa (10-15% przypadków). W tych obszarach mogą występować szmery (odgłos krwi wirującej przez zwężenie).
Brak pulsu lub puls jest słabszy z jednej strony niż z drugiej. Ciśnienie krwi w obu rękach (lub nogach) nie jest takie samo. Pacjenci z tym bólem kończyn zwykle nie mają typowej prezentacji GCA. Dlatego łatwo będzie przeoczyć chorobę.
2.3. Objawy są bardzo rzadkie (<5% przypadków="">
Rzeczywiście, GCA może powodować zawał mózgu z powodu zmian w strukturze naczyń. Objawami udaru mogą być: Osłabienie ciała, śpiączka, zawroty głowy, niestabilność, niezdolność do chodzenia, ślepota (z powodu uszkodzenia wzrokowego obszaru mózgu).

Oznaki udaru, na które należy uważać
To niezwykle niebezpieczna choroba. Pacjent może umrzeć w każdej chwili. GCA zwiększał ryzyko rozwarstwienia aorty 17-krotnie w porównaniu z pacjentami bez GCA. Ta choroba zwykle pojawia się bardzo późno. Zwykle po pojawieniu się lub nawet ustąpieniu innych wczesnych objawów. Dlatego pacjenci z GCA powinni co roku wykonywać proste prześwietlenie klatki piersiowej, aby wykluczyć tętniaki rozwarstwienia aorty.
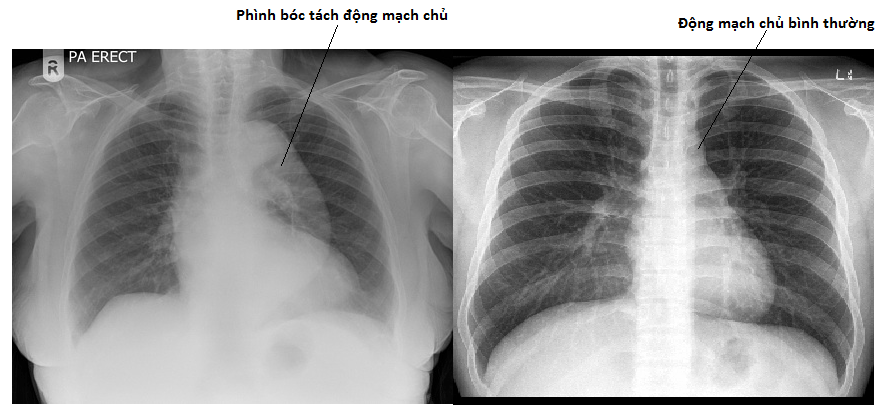
Po lewej: RTG klatki piersiowej z tętniakiem rozwarstwienia aorty. Zdjęcie po prawej: normalne prześwietlenie klatki piersiowej
Zobacz lekarza:
Test:
3. Jak diagnozuje się GCA?
Zwykle możemy zdiagnozować GCA, gdy ≥ 3/5 kryteriów określonych przez Amerykańskie Towarzystwo Reumatologiczne:
Jednakże, ponieważ objawy są często nietypowe, GCA należy podejrzewać u pacjentów w wieku ≥ 50 lat z:
W przypadku podejrzenia zapalenia tętnicy skroniowej wykonujemy:
Biopsja tętnicy skroniowej jest złotym standardem w diagnozowaniu GCA. Oznacza to, że jeśli wyniki biopsji wskazują, że uszkodzenie jest spowodowane przez GCA, oznacza to, że pacjent ma GCA.
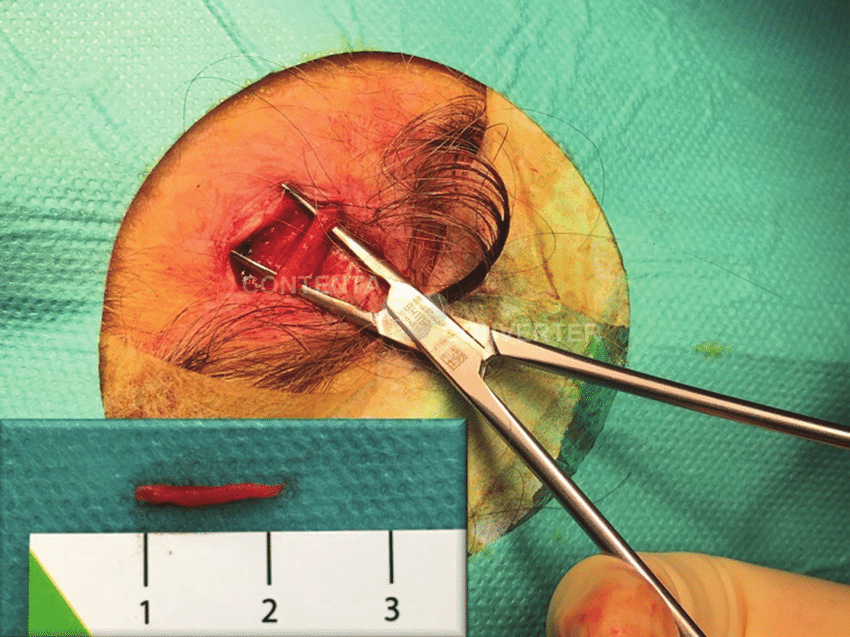
Biopsja tętnicy skroniowej 1 odcinek 1-2 cm
Ultrasonografia dopplerowska naczyń krwionośnych głowy i dłoni jest alternatywą dla biopsji. Jeśli nadal podejrzewa się GCA, ale zarówno biopsja, jak i USG dopplerowskie nie są pozytywne, lekarz może wykonać CT naczyń krwionośnych, MRI naczyń krwionośnych, aby pomóc w diagnozie.
4. Leczenie skroniowego zapalenia tętnic
Leczenie pacjentów z podejrzeniem GCA należy rozpocząć przed uzyskaniem wyników biopsji. Ponieważ biopsje często dają wyniki późno (około 2 tygodnie), a leczenie pomoże pacjentom szybko się poprawić.
W większości przypadków pacjenci będą leczeni doustnymi kortykosteroidami w dużych dawkach. Jeśli pacjent straci wzrok, zostaną podane dożylnie kortykosteroidy. Jeśli objawy nie ustępują radykalnie po 5 dniach leczenia, należy rozważyć inne diagnozy. Dzieje się tak nawet wtedy, gdy biopsja jest pozytywna dla GCA.
Przebieg leczenia trwa zwykle 1 miesiąc lub po całkowitym ustąpieniu objawów. Następnie kontynuuj przyjmowanie leku, ale stopniowo zmniejszaj dawkę. Stosowanie aspiryny może pomóc zmniejszyć ryzyko ślepoty u pacjentów z GCA. Gdy pacjent powraca, gdy dawka kortykosteroidu jest zmniejszona. W tym momencie zostaną zastosowane silniejsze leki immunosupresyjne, takie jak metotreksat (MTX).
5. Monitorowanie skroniowego zapalenia tętnic
Pacjenci z GCA leczeni dużymi dawkami kortykosteroidów powinni być ściśle monitorowani. Ponowne badanie co 2-4 tygodnie.
U pacjentów z nawrotem GCA należy ocenić przewlekłe powikłania tego leczenia:
Aby ocenić stan zapalny aorty (który jest często późnym objawem), CT klatki piersiowej można wykonywać u pacjenta co 2 do 3 lat po początkowej terapii.
Zapalenie tętnicy skroniowej lub olbrzymiokomórkowe zapalenie tętnic jest rzadką chorobą u Azjatów. Z tego powodu trudno będzie zdiagnozować tę chorobę. Skroniowe zapalenie tętnic może prowadzić do ślepoty i śmierci, jeśli nie zostanie szybko zdiagnozowane i leczone.
Diagnoza opiera się głównie na:
Przy odpowiednim i terminowym leczeniu objawy pacjenta ulegną radykalnej poprawie. Niezbędne jest monitorowanie w trakcie i po leczeniu. Lekarz oceni powikłania leczenia oraz uszkodzenie aorty pacjenta.
Wypadanie płatka zastawki mitralnej jest chorobą przewlekłą trwającą całe życie, chociaż nie zagrażającą życiu, nie należy być subiektywnym wobec choroby. Oto szczegóły.
Skroniowe zapalenie tętnic jest rzadką chorobą w Azji. Jest jednak bardzo niebezpieczny, ponieważ może powodować ślepotę i śmierć. Dowiedz się więcej o tej chorobie.
Choroba sercowo-naczyniowa jest główną przyczyną śmierci. W tym artykule dr Luong Sy Bac pomoże Ci poznać zespół Brugadów
Artykuł doktora Nguyen Lam Giang o przerostu lewej komory, przyczynach, objawach, diagnostyce i metodach leczenia
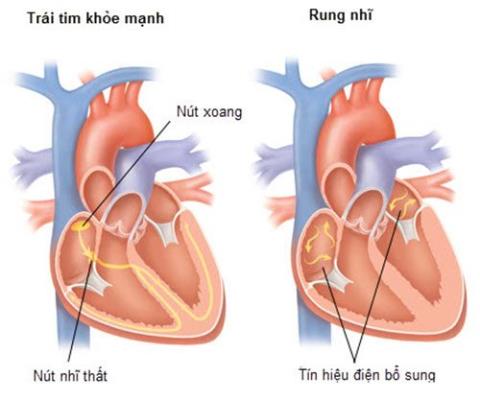
Migotanie przedsionków to stan, który czasami może wydawać się tylko przejściowy, ale jeśli występuje nieprzerwanie i trwa długo, będzie mieć wiele konsekwencji.
Artykuł doktora Nguyena Thanh Xuana na temat zapalenia chrząstek żebrowych, choroby powodującej ból w klatce piersiowej, jest objawem, którego nie można zignorować.
Powiększone serce nie jest chorobą, ale oznaką innej choroby. Istnieje wiele przyczyn powiększonego serca i identyfikacji...
Artykuł dr Nguyen Van Huan na temat zespołu hipoplastycznego lewego serca i niezbędne informacje. Rzadka i złożona wrodzona wada serca.
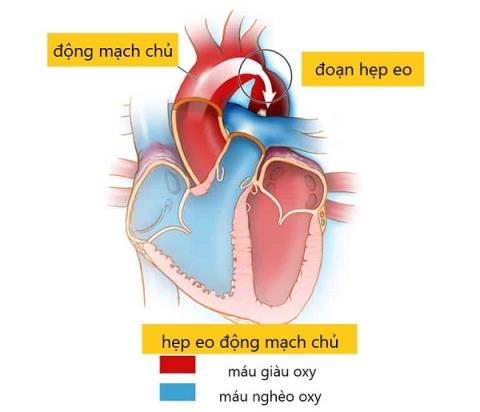
Artykuł doktora Tran Hoang Nhat Linh o koarktacji aorty. Czy ten stan jest niebezpieczny? Dowiedzmy się dzięki SignsSymptomsList!
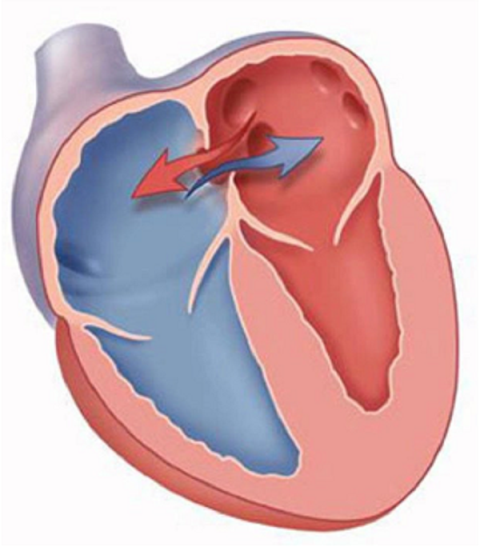
Artykuł doktora Nguyena Van Huana o ubytku przegrody międzyprzedsionkowej. Wada przegrody międzyprzedsionkowej jest jedną z najczęstszych wrodzonych wad serca.